As varizes das extremidades inferiores são caracterizadas pela expansão das veias superficiais das pernas, que acompanha a violação do fluxo sanguíneo nelas e a falha das válvulas. Com isso, as veias aumentam de comprimento e diâmetro, adquirem aspecto serpentino, cilíndrico ou sacular, embora haja também manifestação mista das deformidades listadas.
Características do sistema venoso
O surgimento e desenvolvimento das veias varicosas está diretamente relacionado ao sistema venoso das pernas, que consiste em:
- veias safenas: pequenas e grandes;
- veias localizadas profundamente (na parte inferior da perna e coxa);
- veias perfurantes, que são o elo de ligação dos dois sistemas anteriores.
Normalmente, 90% do sangue é transportado para as extremidades inferiores por veias profundas e os 10% restantes por veias superficiais. Quando volta para o lado do coração, esse mecanismo é sustentado por válvulas nas paredes das veias. Quando a próxima porção de sangue chega, eles batem para impedir seu movimento de cima para baixo sob a influência da força gravitacional. As contrações musculares empurram o sangue para o coração, permitindo o fluxo normal de sangue.
Com uma longa permanência de uma pessoa em posição vertical, pode ocorrer estagnação do sangue, o que aumenta a pressão nas veias e causa um aumento no seu diâmetro. Esse processo provoca o fechamento incompleto dos folhetos valvares, em que o fluxo sanguíneo é perturbado com seu fluxo reverso do coração - refluxo.
As válvulas das veias profundas têm maior probabilidade de serem afetadas, uma vez que transportam a maior quantidade de sangue e, portanto, sofrem a carga máxima. Para diminuir a pressão elevada neles, parte do sangue é transportado por veias perfuradas para as superficiais, que originalmente não eram destinadas a um grande volume. Essa carga nas paredes das veias leva à sua expansão e à formação de veias varicosas.
Ao mesmo tempo, o sangue entra nas veias profundas sem parar, mas devido à violação de suas funções e à atividade normal dos folhetos valvares das veias perfuradas, o sangue é redistribuído para os vasos superficiais. Como resultado, surgem varizes crônicas, que com o tempo são acompanhadas por sensações dolorosas, edema e úlceras tróficas.
Causas da doença
Anteriormente, uma das principais causas das varizes era chamada de fator hereditário, mas hoje essa teoria foi refutada. Claro, é possível rastrear as manifestações frequentes da doença em algumas famílias, mas isso é mais provável devido às peculiaridades da vida que são transmitidas à família: cultura alimentar, repouso passivo, trabalho sedentário e assim por diante.
O desenvolvimento das varizes se baseia na presença de refluxo no sistema venoso, quando o sangue circula pelas veias na direção oposta. O transporte adicional de sangue das veias localizadas profundamente para as veias superficiais é possível devido à patologia degenerativa congênita ou adquirida do aparelho valvar. Isso causa o enchimento excessivo dos vasos superficiais com sangue e sua distensão quando os nódulos venosos se formam.
Uma das razões fundamentais para o desenvolvimento de veias varicosas é considerada dieta não saudável, que em alguns casos leva à obesidade. Essas pessoas se deslocam pouco, comem principalmente alimentos altamente processados, e a proporção de fibras vegetais na dieta é minimizada. Afinal, são eles que se empenham no fortalecimento das paredes das veias e dos vasos sanguíneos e na prevenção da constipação crônica prolongada, que aumentam muito a pressão intra-abdominal e, por isso, provocam as veias varicosas. Observa-se que um aumento no peso corporal de mais de 20% aumenta o risco de doença em cinco vezes.
O principal fator provocador para as mulheres é a gravidez, enquanto os riscos de varizes aumentam a cada gravidez subsequente. Grande ganho de peso e útero dilatado colocam muito estresse nas pernas, que estão estagnadas. Essa situação é agravada pelo aumento constante da pressão intra-abdominal e pela ação do hormônio progesterona, que afeta o estado das fibras elásticas nas paredes dos vasos sanguíneos.
Outros fatores que provocam as veias varicosas das extremidades inferiores incluem:
- um estilo de vida sedentário, ficar em pé durante o dia (por exemplo, cabeleireiros), voos longos ou viagens longas. Tudo isso leva a processos de estagnação nas extremidades inferiores, quando o sangue se acumula nas veias superficiais e é mal transportado para o coração;
- às vezes aumenta o risco de desenvolver varizes para as mulheres, o uso de sapatos apertados e desconfortáveis, principalmente modelos com salto alto;
- espartilhos e roupas íntimas justas comprimem as veias inguinais e aumentam a pressão intra-abdominal, que é um pré-requisito direto para as veias varicosas;
- pressão alta;
- fumar, o que indiretamente leva a um afinamento das paredes dos vasos sanguíneos.
Classificação da doença
As veias varicosas dos membros inferiores são classificadas de acordo com a prevalência das lesões venosas, sua localização, bem como a presença de refluxos patológicos, que se caracterizam por comprometimento do fluxo sanguíneo. Existem 4 formas de veias varicosas:
- veias varicosas intracutâneas e subcutâneas (segmentares), nas quais não há saída patológica de sangue venoso;
- veias varicosas segmentares, quando o refluxo ocorre por veias perfurantes ou superficiais;
- uma forma comum de veias varicosas, em que o refluxo ocorre pelas veias perfurantes e superficiais ao mesmo tempo;
- as varizes são caracterizadas por refluxo nas veias profundas.
Depois que as veias varicosas das extremidades inferiores se tornam crônicas, a flebologia considera seus três graus:
- Edema transitório, que ocorre periodicamente no contexto da síndrome das "pernas pesadas".
- Edema persistente, persistente. Podem aparecer hiperpigmentação e eczema.
- Úlcera venosa de natureza trófica.
O último grau é o mais difícil de tratar, pois requer a remoção preliminar da inflamação e a cicatrização dos tecidos da pele.
Estágios e sintomas
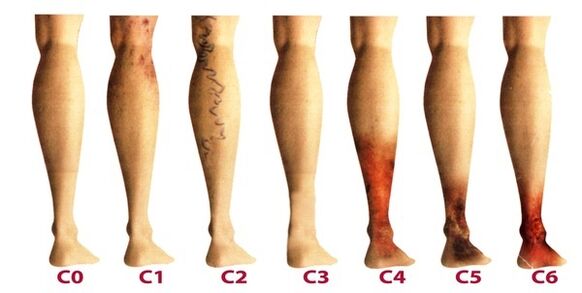
A doença se desenvolve muito lentamente, às vezes mais de uma dúzia de anos se passam, até que os sintomas que aparecem forçarão o paciente a consultar um flebologista. Nos estágios iniciais das veias varicosas, suas manifestações são frequentemente atribuídas à fadiga, idade ou outros motivos. Para considerar plenamente os sintomas da doença, suas manifestações são classificadas de acordo com os estágios das veias varicosas:
- A primeira fase começa a se manifestar mais frequentemente em idade jovem - após os 20 anos, quando há uma sensação de peso nas pernas, pode aparecer edema, que desaparece completamente da noite para o dia. Na parte interna da perna, você pode ver uma veia dilatada, que se manifesta por uma protuberância protuberante da pele. Nesse estágio, muitas pessoas notam pequenas vasinhos. Em geral, a sintomatologia é sutil e raramente recebe a atenção que merece.
- O segundo estágio é caracterizado por um aumento da manifestação externa da veia dilatada. A doença já se desenvolve no contexto do trabalho patológico das válvulas venosas, portanto, as veias safenas aumentam visivelmente de tamanho e também se pode notar seu alongamento. Na maioria das vezes há peso e queimação nas pernas, cansam-se rapidamente com longas caminhadas.
- A doença já está se tornando crônica devido ao constante desequilíbrio na saída do sangue venoso. À noite, os pacientes sofrem de edema próximo ao tornozelo, que pode ser muito intenso. Há peso nas pernas e cãibras podem ocorrer à noite.
- Na ausência de tratamento nas etapas anteriores, a insuficiência crônica do funcionamento do sistema venoso afeta negativamente os processos metabólicos da pele, especialmente as áreas da parte inferior da perna. O escurecimento da pele é visível perto do tornozelo - hiperpigmentação, torna-se espesso e inflama com o tempo. A condição descrita é chamada de lipodermatosclerose. Se neste momento você não iniciar a terapia relacionada ao sistema venoso, as úlceras tróficas logo começarão a se formar.
- O quinto estágio é acompanhado por inúmeras úlceras tróficas, algumas delas cicatrizam periodicamente com a formação de cicatrizes.
- Na zona de distúrbios tróficos de longa duração, extensas úlceras se abrem. Esta condição requer terapia ativa urgente, voltada tanto para o tratamento de varizes quanto para a cura de úlceras cutâneas.
Diagnóstico
Realiza-se um exame externo das extremidades inferiores nas posições vertical e horizontal do corpo, palpação das veias e avaliação preliminar do estágio da doença. O paciente é encaminhado para um exame de sangue geral, que permite estudar com maior profundidade o quadro da doença:
- no nível das plaquetas, uma predisposição à trombose será refletida;
- o nível de hemoglobina, bem como o número de glóbulos vermelhos, indicam o grau de coagulação do sangue;
- pelo aumento do nível de leucócitos, pode-se julgar a inflamação, o que ajuda a diagnosticar a tromboflebite mais rapidamente.
Certifique-se de examinar o sistema venoso das pernas, para o qual existem muitos métodos:
- dopplerografia ultrassonográfica - USDG;
- flebografia;
- Flebografia por TC;
- angioscanning duplex - USAS;
- fleboscintiografia;
- fotopolimografia;
- flebomanometria e semelhantes.
Na prática, os pacientes recebem mais frequentemente USAS e USG, pois ajudam a estudar completamente o sistema venoso das pernas e identificar áreas degenerativas. Os demais métodos podem ser prescritos adicionalmente se o exame de ultrassom não fornecer uma visão completa do quadro da doença. Alguns desses métodos podem apresentar complicações como trombose venosa, perfuração da parede do vaso com cateter e alergia a agentes de contraste. Considere as técnicas mais comumente praticadas em flebologia:
- A USAS permite avaliar as patologias anatômicas, hemodinâmicas e funcionais do leito venoso. Os dados obtidos são submetidos a processamento informatizado, após o qual o modelo do sistema venoso pode ser visualizado em vídeo ou impresso em papel.
- A ultrassonografia Doppler com alta precisão determina a patência das veias superficiais e profundamente localizadas, a velocidade do fluxo sanguíneo. A ultrassonografia Doppler permite avaliar o funcionamento do aparelho valvar.
Após extensos diagnósticos, o médico elabora o phlebocard do paciente, que permite determinar os segmentos lesados do sistema venoso, seu grau e comprimento. Depois disso, um tratamento adequado é selecionado.
Tratamento
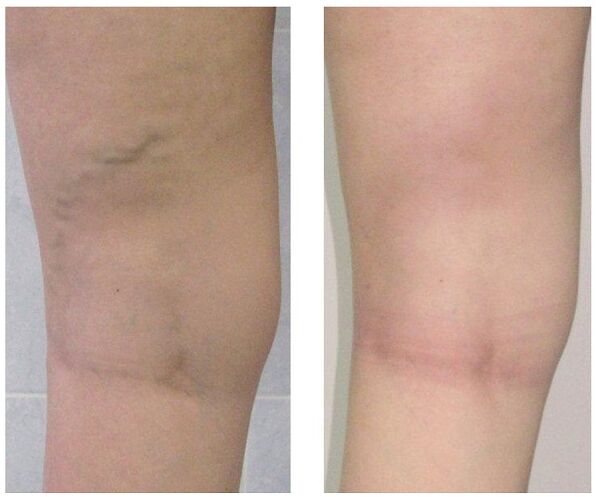
É realizado de forma abrangente e determinado com base nos sintomas, no grau de evolução da doença e nos resultados do estudo. Nos estágios iniciais, é prescrita a terapia conservadora, que consiste em:
- Tratamento medicamentoso quando um grupo de medicamentos é prescrito:
- antioprotetores e flebotônicos;
- anticoagulantes;
- desagregantes
- preparações tópicas (pomadas, géis);
- antiinflamatórios.
- Compressão elástica, para a qual meias de compressão ou bandagens são usadas (raramente). Permite dosar a contração dos músculos, evita processos de estagnação, melhora o fluxo sanguíneo através dos vasos. Ao usar essa roupa íntima, há um efeito de manter artificialmente o tônus vascular.
- Métodos fisioterapêuticos, entre os quais os melhores resultados do tratamento foram apresentados por eletroforese, correntes diadinâmicas, radiação laser e campo magnético.
- Atividade física viável, que deve ser realizada apenas em cuecas de compressão (exceto para natação). Ciclismo, natação, corrida são recomendados. O flebologista seleciona um conjunto individual de exercícios para os membros inferiores, que treinará os vasos das pernas todos os dias.
Além disso, os pacientes são aconselhados a realizar procedimentos contrastantes de cinco minutos no chuveiro todas as noites, alternando entre água quente e fria. Essas manipulações melhoram o fluxo sanguíneo e tonificam os vasos sanguíneos.
É importante, no início do tratamento, identificar o fator desencadeante da doença para influenciá-lo efetivamente. E os pacientes que estão em risco devem visitar um flebologista a cada 2 anos para um exame preventivo e fazer um exame de ultrassom das veias das pernas.
Quando o tratamento conservador não dá resultado ou se observam veias varicosas em estágio avançado, utiliza-se a intervenção cirúrgica. Hoje, as varizes podem ser completamente curadas graças aos seguintes métodos:
- Flebectomia. A essência da operação é remover os troncos principais da veia superficial para eliminar a secreção patológica de sangue. As veias perfurantes são freqüentemente ligadas para o mesmo propósito.
- Escleroterapia. Consiste na introdução de um esclerosante na área afetada da veia, o que leva à conexão de suas paredes. Recentemente, eles começaram a usar ativamente o esclerosante espumado para os mesmos fins de acordo com a tecnologia -. O fluxo sanguíneo através da área defeituosa cessa e o defeito cosmético na forma de nódulos protuberantes é eliminado. Após tal intervenção, nenhuma cicatriz permanece, todas as manipulações são realizadas em regime ambulatorial, sem internação subsequente. Mas a escleroterapia é usada apenas para a fusão de pequenos ramos dos troncos venosos.
- Coagulação por laser. Com a ajuda de um feixe de laser, a seção marcada da veia é aquecida, as paredes das quais se unem e o fluxo de sangue para. Mas essa técnica é indicada apenas para veias com diâmetro de expansão inferior a um centímetro.
Prevenção
As medidas preventivas podem ser primárias, destinadas a prevenir o desenvolvimento de varizes, e secundárias, quando são necessárias para reduzir o risco de recidiva após a cirurgia ou para prevenir o agravamento do curso da doença. Dicas úteis:
- leve um estilo de vida ativo sem sobrecarga nas pernas: natação, caminhada, ciclismo;
- preste atenção ao seu peso;
- mantenha ambas as pernas levantadas com mais frequência;
- não use roupa íntima apertada e saltos acima de 4 centímetros;
- usar palmilhas ortopédicas;
- tome um banho de contraste;
- fazer exercícios preventivos para as pernas de cinco minutos diariamente;
- use meias de compressão para longas caminhadas.
Se você notar a menor suspeita de veias varicosas - nódulos proeminentes nas pernas, inchaço, peso, não adie a visita ao flebologista. De fato, com o tempo, essa doença insidiosa pode provocar muitas complicações, incluindo tromboflebite e trombose.
























